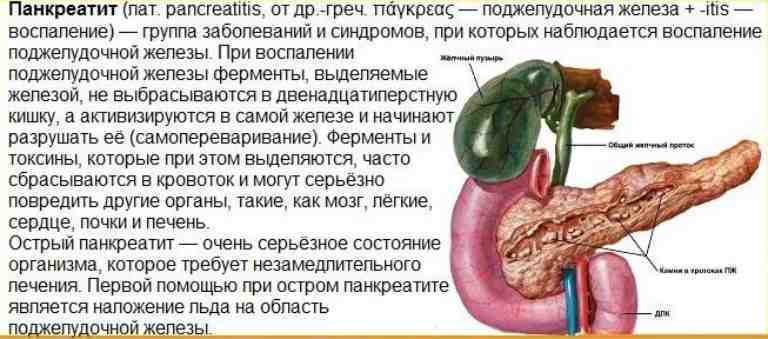
SQLITE NOT INSTALLED
Какой кофе лучше пить?
Так как в кофе содержатся вещества, оказывающие раздражающее действие на слизистые желудка и поджелудочной железы, пить его следует в очень маленьких количествах. При этом лучше употреблять натуральный нерастворимый кофе, так как в нем находится намного меньше консервантов и он считается более безопасным, нежели растворимый.
Но помните, что больным панкреатитом нельзя употреблять больше одной чашечки кофе в день. При этом он не должен быть крепким и слишком горячим. Добавляйте в него молоко, так как кофе с молоком не так сильно раздражает слизистые органов пищеварительного тракта.
 Молоко уменьшает негативное действие кофеина на поджелудочную и снижает риски обострения болезни
Молоко уменьшает негативное действие кофеина на поджелудочную и снижает риски обострения болезни
Если же для вас 1 чашечки кофе в день мало и вы не можете отказаться от напитка, то вам стоит обратить внимание на кофе без кофеина. К такому относится цикорий, который, к тому же, является очень полезным для организма
Он способствует нормализации артериального давления и улучшает работу сердечно-сосудистой системы. При этом он не содержит в себе ферментов, которые могут негативным образом сказаться на работе поджелудочной железы.
Если цикорий вас не устраивает по вкусу, пейте зеленый натуральный кофе. В нем также нет кофеина, но присутствуют вещества, которые позволяют человеку контролировать свой вес и избежать развития сахарного диабете, являющегося частым спутником хронического панкреатита.
Если же ни цикорий, ни зеленый кофе вам не нравятся, вы можете иногда позволять себе пить кофе с молоком. Но помните, что употреблять его можно только по следующей схеме: сначала завтрак, и только спустя 20-30 минут – чашечка кофе.
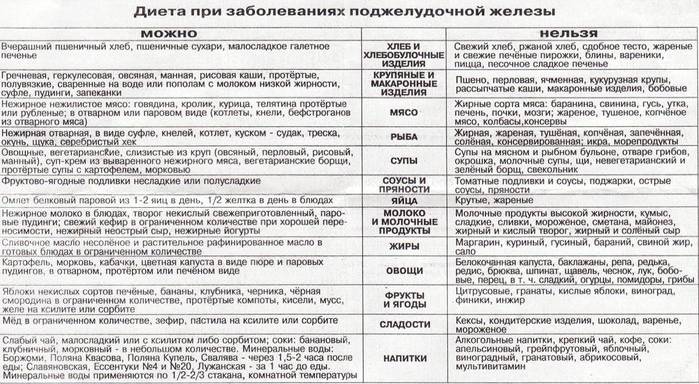
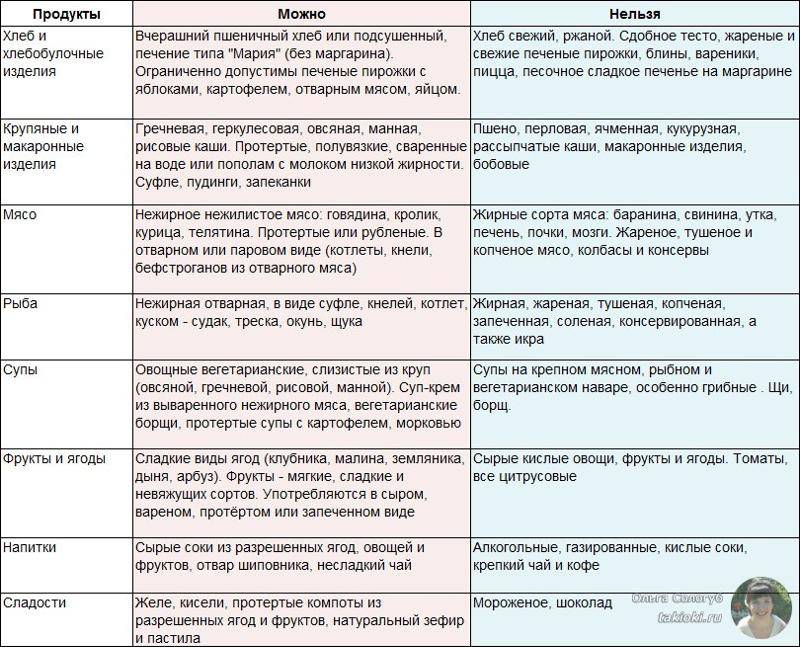
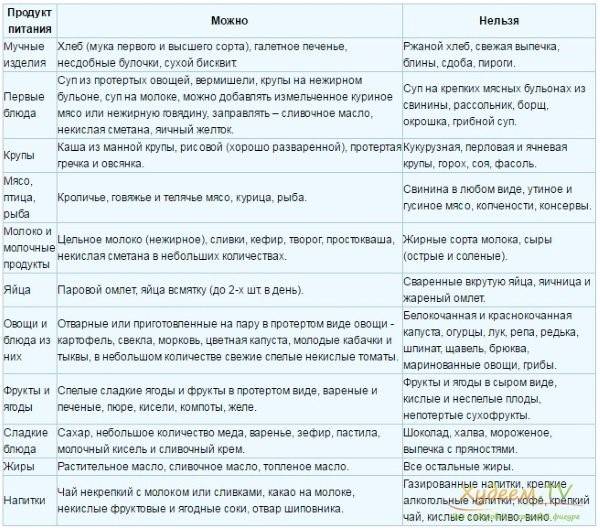
Что можно есть
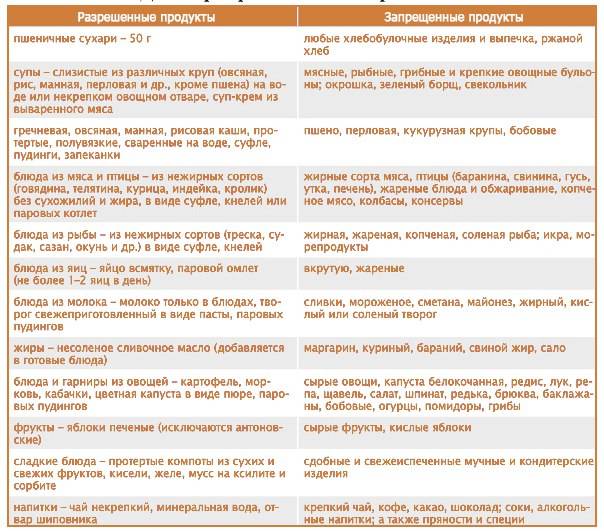
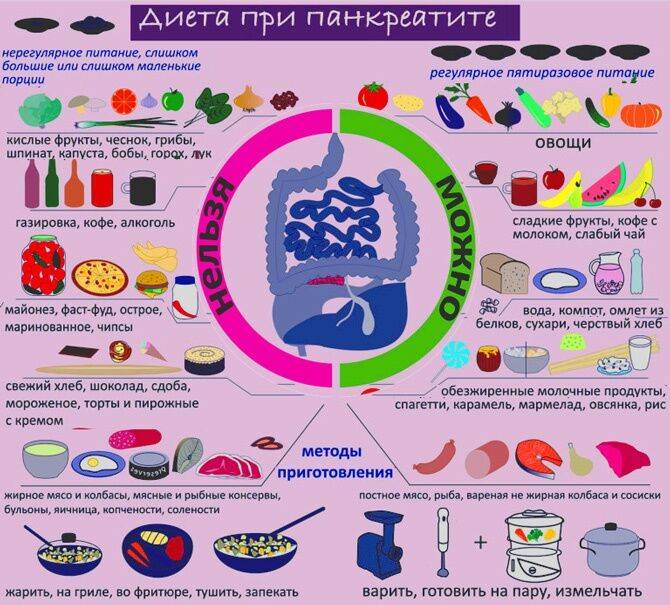
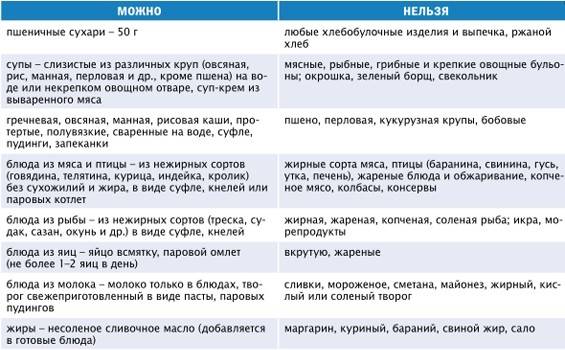
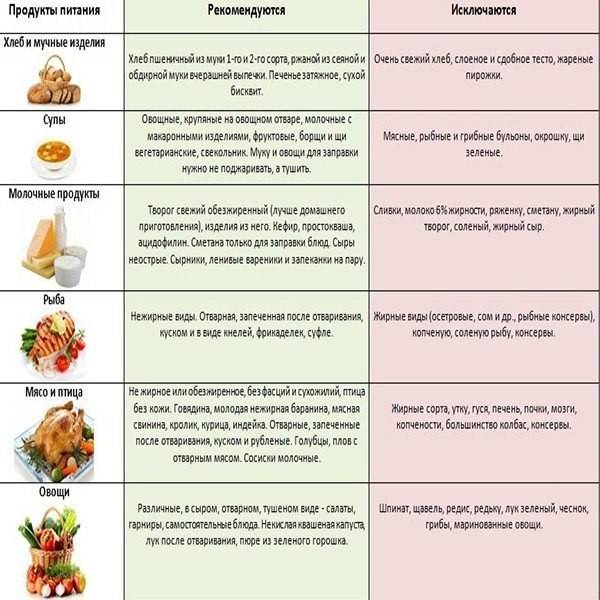
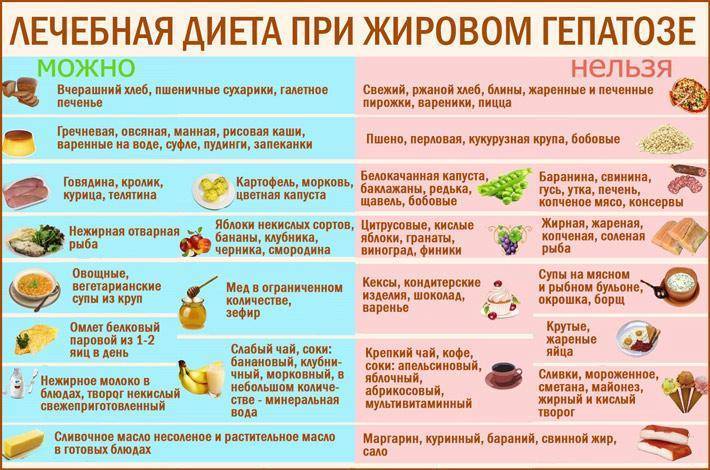
Несмотря на то, что список запрещенных продуктов довольно велик, рацион больного все равно разнообразен. Из разрешенных продуктов можно готовить вкусные и питательные блюда, которые не будут создавать нагрузку на поджелудочную железу. Главное, они должны быть приготовлены без обжаривания. Мясо рекомендуется хорошо измельчать, лучше делать из него суфле, пудинги или паровые котлеты. Овощи нужно варить или запекать. Фрукты тоже употребляются в виде компота или запеченные.
Что же разрешается при панкреатите :
-
морковь, свекла, кабачки, брокколи, цветная капуста, картофель в супах или запеканках;
-
крупяные или овощные супы;
-
говядина, телятина, курицы или индюшка без кожи для приготовления котлет, фрикаделек, суфле, паштетов;
-
отварная или запеченная нежирная рыба;
-
каши на воде или разбавленном молоке из гречи, риса, овсянки, манки;
-
макароны;
-
нежирные молочные продукты без сахара, натуральный творог и молодой сыр;
-
подсушенный белый хлеб;
-
яйца только в виде парового белкового омлета;
-
из фруктов – груши, яблоки, бананы, персики, некислые ягоды в компотах или запеченном виде;
-
галетное печенье, сухарики;
-
чай из трав.
Из этих продуктов можно приготовить много блюд. Это картофельное пюре, овощное рагу, запеканки с овощами, протертые супы с крупами, овощами или макаронами, отварная рыба или куриная грудка. Допустимо готовить паровые котлеты или тефтели, паштеты, плов, салаты из вареных овощей с оливковым маслом без соленых огурцов. В процессе приготовления нужно использовать минимум соли и сахара, не применять приправы. Сливочное масло допустимо только для добавления в кашу.
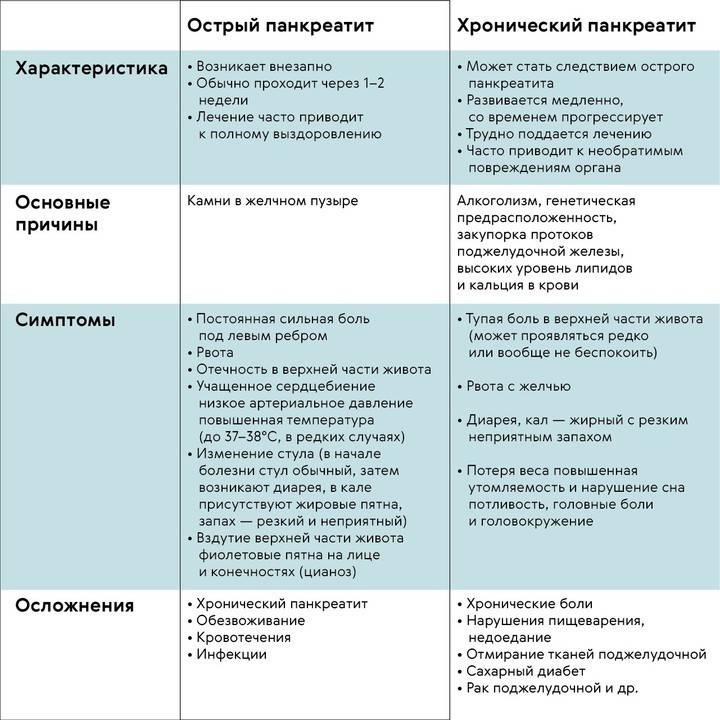
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
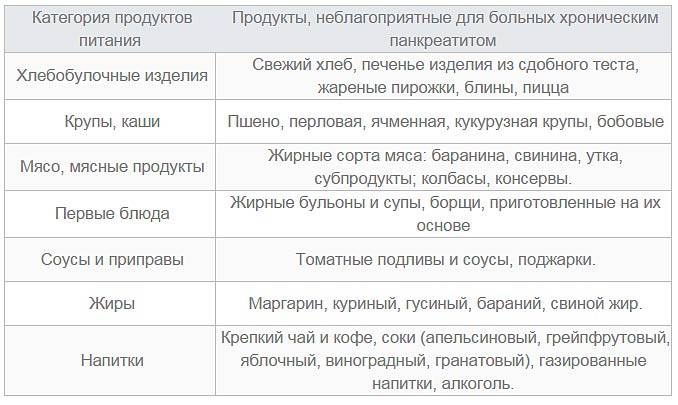
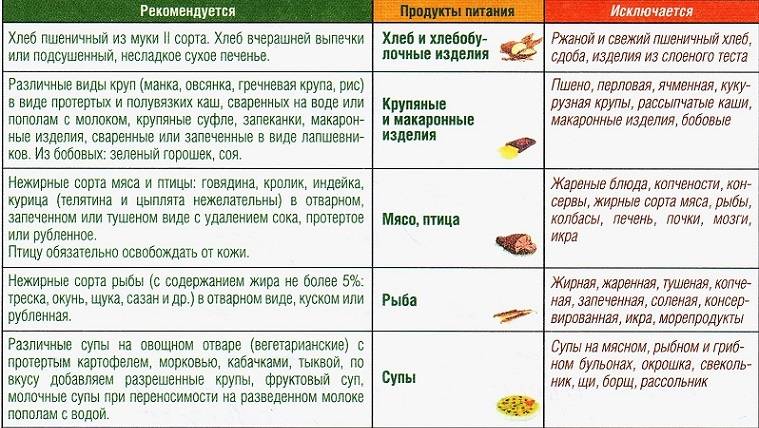
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт2:
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.
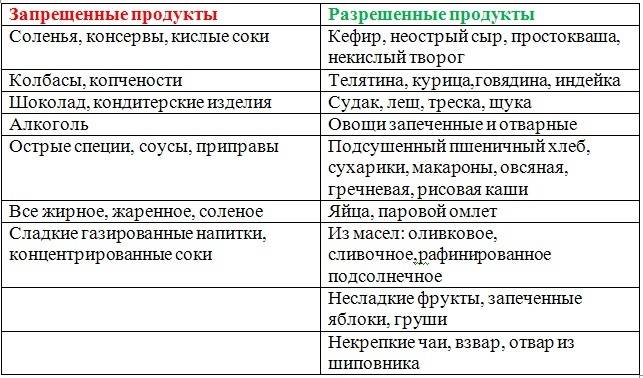
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Диета при панкреатите
Всех пациентов волнует вопрос: что едят при панкреатите — воспалении поджелудочной железы?
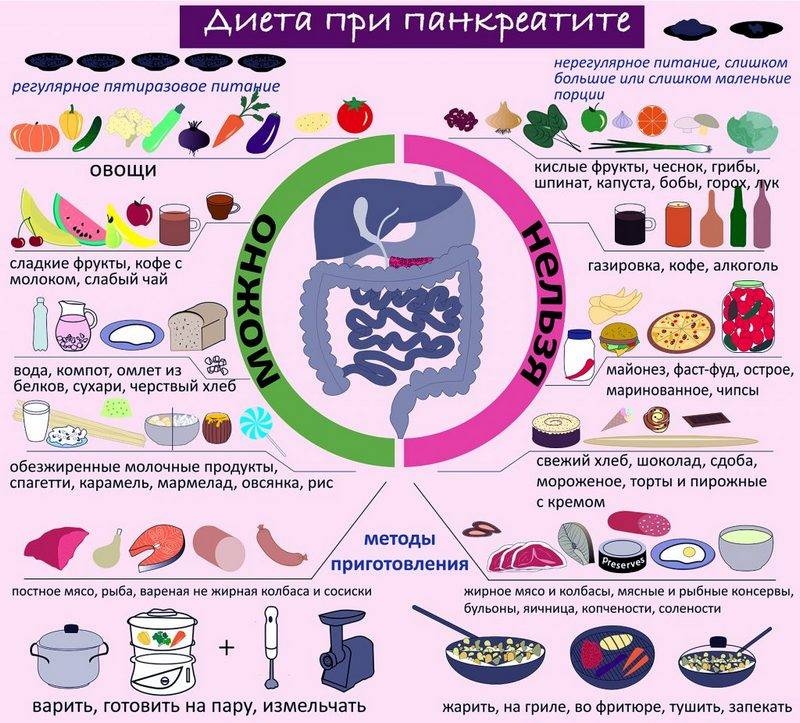
При хроническом течении заболевания нужно соблюдать очень строгую диету всю жизнь, так как её нарушение может спровоцировать обострение. В периоды ремиссии она немного расширяется, но следить за питанием всё равно придётся постоянно. Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Можно ли пить алкоголь?
Длительное и регулярное употребление алкоголя недопустимо. По праздникам можно позволить себе немного выпить. Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Народные средства
Большинство трав обладают желчегонным действием, а всё желчегонное противопоказано при панкреатите, поэтому от лечения в домашних условиях лучше отказаться.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777 или через форму на сайте
Диагностика и лечение
Несмотря на то, что оба заболевания относятся к патологиям пищеварительной системы, их диагностика и лечение имеют принципиальные различия. Наиболее информативным методом диагностики гастрита, является эзофагогастродуоденоскопия, позволяющая выявить минимальные изменения в слизистой оболочке желудка. Дополнительно используется pH-метрия желудочного сока, анализ жалоб пациента и общий клинический анализ крови, позволяющий обнаружить скрытое воспаление. Для диагностики хронического панкреатита используются такие методы обследования:
- ультразвуковое обследование поджелудочной железы;
- биохимический анализ крови на уровень альфа-амилазы и липазы;
- иммуноферментный анализ каловых масс на панкреатическую эластазу-1;
- магнитно-резонансная томография поджелудочной железы;
- ретроградная холангиопанкреатография.
Для лечения гастрита используются препараты, нормализующие кислотообразующую функцию желудка, антациды, H2 гистаминовые блокаторы, обволакивающие средства, ингибиторы протонной помпы. Диета при гастрите и панкреатите не может быть одинаковой. Если гастрит протекает с повышенной кислотностью, то назначается лечебная диета — стол № 1 по Певзнеру. Для лечения поджелудочной железы при хроническом панкреатите назначаются обезболивающие препараты, капельное введение растворов электролитов, ингибиторы H2 гистаминовых рецепторов, ферментативные средства, антибиотики. Питание при панкреатите должно быть максимально щадящим. Назначается стол № 5 по Певзнеру. Острая форма панкреатита не лечится в амбулаторных условиях. Таким пациентам необходима экстренная госпитализация.
Клинически доказанным эффектом в поддержании здоровья всей пищеварительной системы, обладает метапребиотик Стимбифид Плюс. Комбинированное средство нормализует баланс желудочной и кишечной микрофлоры, ускоряет процесс естественного восстановления слизистой оболочки и благоприятно влияет на все звенья пищеварения. Стимбифид Плюс содержит только натуральные компоненты, на 100% безопасные для организма.
16.06.2021
17159
8
/ Доктор Стимбифид
Виды кислородотерапии
В зависимости от пути введения кислорода способы кислородной терапии разделяют на два основных вида:
- ингаляционные (легочные) — через катетеры, интубационные трубки, маски;
- неингаляционные — энтеральный, внутрисосудистый, подкожный, внутриполостной, внутрисуставной, субконъюнктивальный, накожный (общие и местные кислородные ванны).
Проведение кислородотерапии
Наиболее распространенные методики:
- введения кислорода через носовой катетер
- использование кислородной палатки, тентов, кувез для новорожденных;
- гипербарическая оксигенация (ГБО);
- проведение процедур в ваннах с подачей кислорода;
- использование аэрозольных баллончиков, подушек с газовой смесью;
- применение кислородных коктейлей на основе соков, отваров трав.
Техника проведения процедуры кислородотерапии:
- предварительная подготовка оборудования и пациента;
- подача газовой смеси;
- постоянный контроль за состоянием пациента;
- уход и наблюдение за пациентом после проведения процедуры.
Кислородотерапия: показания и противопоказания
Показания
- общая и местная гипоксия (кислородная недостаточность);
- заболевания дыхательной системы – астма, пневмония, эмфизема и др.;
- болезни сердца и сосудов;
- перенесенная коронавирусная инфекция;
- нарушения обменных процессов (в т. ч. ожирение);
- анемия;
- заболевания глаз — в некоторых случаях, например, при глаукоме, оксигенотерапия может снизить внутриглазное давление, что облегчит течение недуга.
Кроме того, её применение показано для:
- укрепления иммунной системы;
- улучшения концентрации внимания;
- снятия интоксикации (в том числе алкогольной);
- улучшения памяти;
- улучшения состояния кожного покрова;
- стабилизации работы нервной системы;
- повышения мышечной активности;
- профилактики заболеваний сердечно-сосудистой и дыхательной систем.
Кислородотерапия может помочь при:
- малоактивном образе жизни и хронической усталости;
- чувстве подавленности и высокой утомляемости;
- интенсивных физических нагрузках;
- проживании в неблагополучной экологической среде;
- при стрессовом образе жизни и повышенной раздражительности.
Противопоказания кислородотерапии
Процедуры кислородной терапии следует проводить под контролем медработников. Необходимо правильно соблюдать пропорции компонентов газовой смеси. Превышение концентрации кислорода и/или увеличение продолжительности сеанса может привести к нежелательным последствиям. Поэтому перед применением газовой смеси необходимо проконсультироваться с врачом и пройти медицинское
обследование.
«До недавнего времени считалось, что оксигенотерапия практически безвредна, однако систематический обзор свидетельствует о том, что излишняя оксигенация у пациентов с нормальной сатурацией увеличивает смертность. Обзор включал 25 рандомизированных контролируемых исследований, где пациенты получали свободную или контролируемую оксигенотерапию, смертность пациентов в группе свободной оксигенотерапии оказалась выше». Оригинальная статья опубликована на сайте РМЖ (Русский медицинский журнал).
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать2,3:
- внешний смотр больного. О хроническом панкреатите могут свидетельствовать посиневшие участки кожного покрова на передней и боковой стенке живота. У некоторых пациентов становятся заметными ярко-красные пятна кожных покровов на груди и спине. Прощупывание может выявить болезненность в левом подреберье и верхней трети живота;
- общий и развернутый анализ крови, который показывает наличие воспалительного процесса, исходя из увеличения концентрации лейкоцитов;
- лабораторный анализ крови на предмет выявления маркеров нутритивного статуса;
- анализ на фекальную эластазу кала;
- ультразвуковое исследование. В некоторых случаях ультразвуковое исследование (УЗИ) может выполняться через стенки желудка и двенадцатиперстной кишки, что существенно увеличивает точность обследования. Подобный метод носит название эндоУЗИ и сочетает в себе возможность эндоскопической и ультразвуковой диагностики желудочно-кишечного тракта (ЖКТ);
- компьютерная томография: применяется для определения осложнений панкреатита, связанных с уплотнением поджелудочных тканей.
Симптомы воспаления поджелудочной
Какие симптомы обязательно должны насторожить? Конечно же, боль в верхней части живота слева, либо «под ложечкой», нередко опоясывающая. Кроме того, расстройство стула (понос), обилие газов, тошнота, рвота, потеря аппетита.
Если боль в верхней части живота беспокоит достаточно часто (не менее 3 раз в неделю), если диета, нормализация образа жизни не приводят к улучшению состояния, нужно обязательно обратиться к гастроэнтерологу, который порекомендует необходимое обследование и назначит лечение.
При лечении острого панкреатита и обострений хронического пациент должен полностью воздерживаться от приема пищи первые 2–3 дня. Кроме этого врач назначает специальные ферментные препараты.
После периода голодания на 5–7 дней назначается строгая диета. Прием пищи 5–6 раз в сутки маленькими порциями. Из рациона исключается острая, жирная пища, копчености, сырые овощи и фрукты, бобовые, мясные, рыбные, грибные отвары и бульоны, кофе и какао, кислые фруктовые и овощные соки, газированные напитки, квас.
Через неделю после снятия острого воспаления, когда наступает фаза выздоровления, диета по-прежнему соблюдается: пища должна быть механически и химически щадящая. Исключаются сокогонные продукты (способствующие обильному отделению пищеварительных соков): сырые овощи, соки, бульоны мясные и рыбные, а также газированные и спиртные напитки, грибы, молоко, мед, варенье, шоколад, какао, кофе, бобовые, уксус.
Польза кофе
Кофе это не только наслаждение для его любителей, но и определённая польза для организма. Из многочисленных исследований всплывает, что этот напиток совсем неоднозначен в отношении различных органов человека и их патологий. Так, доказана его положительная роль в профилактике рака благодаря его антиоксидантам и фенольным соединениям. Он снижает риск заболевания диабетом второго типа, т.к. соединение кафестол в его составе стимулирует выработку инсулина поджелудочной.
Кофеин подавляет аппетит, направляет энергию на обмен веществ путём высвобождения гормона гипоталамуса окситоцина, поэтому оказывает хорошую услугу худеющим. Замечена и его положительная роль в предупреждении болезни Альцгеймера, Паркинсона. Он повышает силу мышц у пожилых людей.
Симптомы панкреатита у мужчин и женщин
С физиологической точки зрения, поджелудочная железа – это весьма важный орган нашего тела, отвечающий за нормальное пищеварение, а также выработку гормона инсулина. Нехватка последнего может вызвать .
При остром панкреатите симптомы схожи с сильным отравлением. Это случается потому, что при воспалении ферменты задерживаются внутри поджелудочной, вызывая последующее её разрушение. Погибшие клетки поступают в кровь в большом количестве, что проявляется симптомами интоксикации.
Наиболее часто признаки острого панкреатита описываются следующим образом:
- Интенсивная постоянная режущая или тупая боль, не проходящая долгое время (вплоть до болевого шока). Ощущается боль под рёбрами с обеих сторон (вместе или отдельно), иногда боли чувствуются по всей площади живота и иррадиируют в область поясницы.
- Резкое снижение или повышение АД.
- Изменения цвета лица: при панкреатите у детей и взрослых бледнеет кожа, постепенно приближаясь к сероватым оттенкам.
- Повышение температуры организма до высоких показателей.
- Тошнота, икота, отрыжка, а также ощущение сухости во рту. Рвота с выделением желчи.
- Понос (диарея) при панкреатите – явление распространенное. Причем кал выходит с пеной, с резким неприятным запахом, в нём заметны непереваренные кусочки пищи. Могут быть и запоры.
- Напряжение мышц живота.
- Появление одышки, характерного желтушного налёта на языке, а также липкого пота: всё это – результат недостатка электролитов из-за рвоты и диареи.
- Вздутие живота.
Ферменты поджелудочной железы – виды и функции
Пора узнать, что представляют собой ферменты, и как они влияют на пищеварение. Ферменты поджелудочной железы – это белковые комплексы или катализаторы, основной задачей которых является расщепление питательных веществ на простые, легкоусвояемые соединения. Таким образом, организм легко усваивает все необходимые элементы и витамины.
При недостатке ферментов поджелудочной железы пища усваивается неполноценно, не все полезные вещества всасываются, что сказывается на состоянии всего организма1.
Какие ферменты вырабатывает поджелудочная железа и какие у них функции?
Поджелудочной железой вырабатывается несколько видов ферментов, каждый из которых занимается своим делом1,2.
- Протеазы – расщепляют белки до аминокислот;
- Липазы – разлагают жиры до жирных кислот;
- Амилазы – расщепляют сахар (углеводы) и крахмал.
Количество выделяемых ферментов измеряется единицами. В сутки поджелудочная железа может вырабатывать до 2-х миллионов единиц ферментов. При этом за единицу измерения принято брать единицы липазы, поскольку жиры – самые сложные для переваривания компоненты пищи8.
Теперь разберем принцип работы ферментов, а для этого придется вспомнить про процесс пищеварения в целом. Главной задачей пищеварения является всасывание всех питательных веществ, поступающих вместе с пищей. Для этого пищу необходимо разобрать по «кирпичикам». Процесс начинается буквально во рту, уже во время пережевывания, под воздействием слюны. Далее пища попадает в желудок — царство желудочного сока и фермента пепсин, где она приобретает кашицеобразную форму и после, уже подготовленные питательные вещества, небольшими порциями попадают в кишечник.
После попадания пищи в двенадцатиперстную кишку (первый отдел кишечника после желудка) на нее начинает воздействовать секрет (сок) поджелудочной железы, который содержит пищеварительные ферменты. В покое поджелудочная железа не вырабатывает ферменты, а находится в «режиме ожидания». Но достаточно уловить манящий запах еды или увидеть вкусное блюдо, как мозг моментально дает команду на начало работы, и поджелудочная железа начинает активно вырабатывать ферменты. Это продолжается и во время приёма пищи и некоторое время после, ведь пища доходит до кишечника не моментально8.
Особо интересно то, что организм может регулировать выработку тех или иных ферментов в зависимости от характера потребляемой пищи. То есть, если вы потребляете много хлебобулочных изделий, то упор в выработке будет сделан на амилазе, если потребляется жирная пища, то поджелудочная железа отправит в кишечник больше липазы.
Кажется, что работа полностью налажена, и сбоев быть не может. Но сбои случаются и достаточно часто: слишком тонкий механизм работы, который легко нарушить. Даже большой приём пищи с преобладанием жиров может сломать систему, и поджелудочная железа не сможет обеспечить нужное количество ферментов.
Какой кофе можно употреблять без опаски за здоровье
Вопрос о допустимости употребления бодрящего напитка следует решать с доктором индивидуально. Врач поможет подобрать разрешенные дозировки, учитывая личные особенности больного, состояние его здоровья, стадию патологии.
Начинать следует с небольших дозировок, внимательно отслеживая реакцию организма. Для первого раза подойдет 1 ч. л. разведенного молоком напитка. Если негативной реакции не последовало, можно постепенно повысить дозировку до разрешенной лечащим врачом. Если же больной почувствует себя хуже, следует немедленно исключить продукт из рациона и обратиться к специалисту для получения помощи.
Кофе при панкреатите можно употреблять только натуральный. Растворимый аналог содержит слишком большое количество кофеина, обрабатывается вредными для организма химическими веществами, опасными даже для здоровых людей. Вреден и вариант без кофеина: чтобы удалить из зерен это вещество, сырье подвергают агрессивной обработке, используют химикаты. Кроме того, такой напиток повышает уровень «плохого» холестерина.
Натуральный кофе для поджелудочной железы наименее вреден. Рекомендуется выбирать сорта с минимальным содержанием кофеина и молоть их перед завариванием напитка: это позволит снизить количество опасного для больного вещества. Кроме того, уменьшить содержание кофеина можно, если не варить сырье, а залить кипятком и дать настояться в течение 5 минут.
Не стоит покупать кофейные коктейли в кафе: туда добавляют сиропы, сахар, запрещенные для страдающего панкреатитом человека. Недобросовестные производители могут добавлять растворимое сырье в чашку, поскольку оно дешевле. Не покупайте и кофейные напитки в магазине: чтобы увеличить срок хранения, производители добавляют консерванты.
Панкреатит и зеленый кофе
Не прошедшие термическую обработку зерна полезны для здорового человека. Изготовленный из них напиток способствует сжиганию жировых клеток, снижению массы тела. В составе содержатся антиоксиданты, замедляющие процессы старения, препятствующие развитию раковых клеток, предотвращающие появление онкологических заболеваний. Употребление напитков из не обжаренных зерен улучшает циркуляцию крови, ускоряет обменные процессы, нормализует работу органов желудочно-кишечного тракта и печени, прочищает желчные протоки.
При панкреатите кофе из зерен, не прошедших термическую обработку, разрешен в небольших количествах. Он поможет избавиться от лишнего веса, повысит тонус организма. Общее состояние больного улучшится. При регулярном употреблении человек заметит, что вызывающие патологию факторы постепенно уходят.
Панкреатит и кофе с молоком
Кофе с молоком при панкреатите разрешено употреблять только при стойкой ремиссии. Пить его следует через полчаса после завтрака. Добавлять сливки не рекомендуется, поскольку они слишком жирные, тяжелее усваиваются организмом.
Если после употребления кофе у больного появляется изжога, метеоризм, диарея, ощущение тяжести в желудке, дискомфорт, следует исключить продукт из рациона. Повторить попытку его возвращения в меню можно только после получения разрешения от лечащего врача. Делать это следует не раньше, чем через месяц.
Кислородотерапия в реабилитации после коронавирусной инфекции
Основная проблема при коронавирусе – развитие у больных гипоксемии (падение уровня кислорода в крови) на фоне острой дыхательной недостаточности (ОДН). Длительно существующую ОДН и гипоксию часто осложняют состояния, угрожающие жизни: острый респираторный дистресс-синдром, септический шок, полиорганная недостаточность.
Для поддержания дыхательной функции, лечения гипоксии и профилактики осложнений применяются различные виды респираторной терапии.
Варианты респираторной поддержки у больных с COVID-19
- оксигенотерапия (кислородная терапия);
- высокопоточная назальная оксигенотерапия;
- неинвазивная вентиляция легких – НИВЛ;
- инвазивная искусственная вентиляция легких (ИВЛ).
Выбор методики и оборудования зависит от состояния пациента и тяжести дыхательной недостаточности.
Кислородный коктейль
Кислородный коктейль – это напиток, насыщенный кислородом. Представляет собой густую, с высокой концентрацией кислорода пену. Готовится на основе сока, морса, травяного чая или любого другого не газированного напитка без мякоти.
В середине прошлого века советские ученые доказали, что кислород всасывается и транспортируется к внутренним органам не только в легких, но и в желудке.
Изначально кислородный напиток использовали как целебное средство только в лечебно-оздоровительных учреждениях – санаториях и больницах.
Необходимо помнить, что оздоровление кислородными коктейлями имеет ряд противопоказаний, поэтому следует проконсультироваться с врачом.
Кардиологический санаторный центр «Переделкино»
В КСЦ «Переделкино» кислородотерапия применяется в медицинских программах Лечение и Кардиопрофилактика.
Также кислородную терапию используют в восстановлении после коронавирусной инфекции.
Получить процедуру кислородотерапии можно находясь на амбулаторном лечении в КСЦ «Переделкино».
Для проведения кислородной терапии в санатории используется кислородный концентратор LFY-1-SA
Подробнее о кислородотерапии в КСЦ «Переделкино» можно узнать у консультанта на нашем сайте